|
Dossier
médical informatisé ŕ l'hôpital et production du PMSI
Christine
BOUCHET
16 février
2000
Les
services hospitaliers, comme la médecine libérale, sont en voie
d'informatisation. Un bon dossier hospitalier informatisé garantit
la lisibilité des données, leur pérennité, leur confidentialité,
il permet la gestion d'éléments multimédias – des textes comme
les compte rendus d'hospitalisation et les courriers de sortie,
des radios, des séquences vidéos -, l'acquisition automatique de
données biologiques… Enfin dans le meilleur des cas, il permet
un partage de données entre services ou plateaux techniques lors
des mouvements des patients.
Dans les établissements
hospitaliers oů la production des résumés de sortie est décentralisée,
le logiciel sera également utilisé pour générer les Résumés
d'Unité Médicale (RUM). Dans quelle mesure cette production
sera-t-elle facilitée par l'informatisation du dossier patient ?
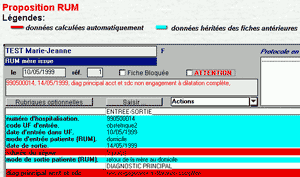
Logiciel DIAMM/G
Proposition automatique de RUM
La génération totalement
automatique de RUM ŕ chaque séjour du patient est un scénario totalement
utopique. Les différentes étapes nécessaires – extraction des
informations, synthčse, codage, ne peuvent pas ętre faites de façon
totalement automatique.
L'étape la plus complexe
est l'extraction des informations pertinentes pour le résumé de
séjour et leur hiérarchisation : quel est le diagnostic principal,
quelles sont les comorbidités, quels sont les actes effectués ?
-
Si le dossier
initial n'est pas structuré – comme une lettre de sortie
-, il comporte souvent des abréviations, des informations dont
le sens peut ętre variable selon le contexte. Une IVG selon
le contexte désignera une insuffisance ventriculaire gauche
ou une interruption volontaire de grossesse. Un syndrome de
Barlow pourra désigner le prolapsus de la petite valve mitrale
ou un scorbut infantile. Les outils d'analyse du langage, aussi
performants qu'ils soient, ne sauront pas faire la différence
et pourront au mieux proposer des hypothčses, une intervention
humaine restant nécessaire.
-
Le choix du diagnostic
principal, surtout, est particuličrement complexe et pose parfois
des problčmes aux codeurs les mieux entraînés. Dans le cadre
du PMSI
ce n'est ni le motif d'hospitalisation ni la cause (étiologie)
de la maladie, c'est le problčme médical qui a motivé l'essentiel
de l'effort des soignants pendant le séjour. Il pourra ętre
trčs différent pour deux séjours consécutifs du męme patient.
Dans certains cas complexes, le choix nécessite une bonne connaissance
des rčgles PMSI, formalisées dans le guide méthodologique. Ce
choix ne peut donc pas ętre automatique, sauf dans le cas exceptionnel
d'hospitalisations trčs standardisées et non compliquées.
- Le codage, enfin, peut ętre facilité
par l'utilisation de l'outil informatique. Il pourra ętre quasiment
automatique si le dossier médical est complčtement structuré
et déjŕ "indirectement codé", par exemple en utilisant
des termes choisis dans un glossaire. Dans la majorité des cas
le logiciel pourra proposer une aide au codage, avec une recherche
par mots dans les différentes nomenclatures.
Au total, la solution
la plus opérationnelle actuellement pour obtenir un résumé d'unité
médicale est d'intégrer au dossier médical une fiche PMSI, dans
laquelle le médecin indique les principales rubriques (diagnostic
principal, associés, actes…) et les code grâce ŕ un outil de
recherche.
D'autres difficultés
peuvent également survenir :
-
Le maintien de
la cohérence des données de nature administratives est complexe
: les modes d'entrée, de sortie, dates de naissance du patient
sont nécessaires ŕ la production du RUM. Celles-ci sont souvent
modifiées pendant le séjour du patient, voire connues seulement
ŕ la sortie (date de sortie…). Il est particuličrement
difficile de parvenir ŕ mettre ŕ jour ces données dans la base
centrale de l'établissement et sur les postes périphériques
présents dans les services. Les discordances sont fréquentes
et posent des problčmes lors de l'importation des RUM dans la
base centrale.
- De la męme façon, l'établissement
hospitalier a une certaine latitude quant ŕ la définition des
unités médicales, unités de production du RUM. Dans les établissements
de grande taille des modifications des UM sont inévitables et
génčrent des problčmes de cohérence.
- Les logiciels médicaux doivent
enfin intégrer non seulement les nomenclatures officielles (CIM10,
CdAM en 2000), mais également les extensions spécifiques au
PMSI. S'ils sont suffisamment souples, ils peuvent également
permettre aux cliniciens de créer leurs propres extensions pour
les études épidémiologiques, les thčses, pour suivre les recommandations
des sociétés savantes, mais ces extensions ne doivent pas apparaître
dans le RUM. Les nomenclatures et extensions spécifiques doivent
ętre mises ŕ jour en conformité avec le calendrier PMSI, les
extensions propres aux cliniciens doivent ętre conservées et
la cohérence maintenue.
Au total, le dossier
médical informatisé peut faciliter la production des RUM, il permet
en particulier d'accélérer notablement le codage. En revanche la
présence de plusieurs bases périphériques peut générer des discordances
dans les données, et il sera nécessaire d'effectuer des mises ŕ
jour réguličres des logiciels. Dans l'idéal, il faut limiter le
plus possible l'hétérogénéité des logiciels médicaux, et le Département
d'Information Médicale doit superviser les mises ŕ jour des bases
périphériques.
Le Département d'Information
Médicale doit donc absolument s'intégrer dans la réflexion globale
sur les systčmes d'information hospitaliers, et la production des
résumés de sortie doit faire partie intégrante du cahier des charges
des logiciels de gestion des dossiers patients.
Retrouvez toutes
les autres dossiers médicaux.
16
février 2000
|
|

|

![]()

